QUELS SONT LES EFFETS SECONDAIRES POSSIBLES DU VACCIN CONTRE L’HÉPATITE B – GUIDE COMPLET ET DÉTAILLÉ
1. Introduction
L’hépatite B représente l’une des infections virales les plus préoccupantes au niveau mondial, touchant plus de 296 millions de personnes chroniquement infectées selon l’Organisation mondiale de la Santé (OMS). Cette infection peut conduire à des complications graves telles que la cirrhose du foie, l’insuffisance hépatique et le carcinome hépatocellulaire, causant environ 820 000 décès par an dans le monde.
Le vaccin contre l’hépatite B, développé dans les années 1980 et constamment amélioré depuis, constitue l’un des outils les plus efficaces de prévention de cette maladie. Avec une efficacité dépassant 95% chez les personnes immunocompétentes, il a permis de réduire drastiquement l’incidence de l’hépatite B dans les pays où la vaccination systématique a été mise en place.
Cependant, comme tout médicament ou vaccin, le vaccin contre l’hépatite B peut provoquer des effets secondaires. La majorité de ces effets sont bénins et transitoires, mais des questions légitimes subsistent concernant d’éventuels effets plus rares ou controversés. Dans un contexte où l’information médicale est parfois déformée ou incomplète, il est essentiel de fournir une analyse objective et scientifiquement étayée des effets secondaires réellement documentés.
Cet article se propose d’examiner de manière exhaustive et équilibrée tous les effets secondaires possibles du vaccin contre l’hépatite B, en s’appuyant sur les données les plus récentes de la pharmacovigilance internationale, les études scientifiques publiées dans des revues à comité de lecture, et les rapports des autorités sanitaires nationales et internationales. Notre objectif est d’offrir aux professionnels de santé et au grand public une information complète, nuancée et scientifiquement rigoureuse, permettant une prise de décision éclairée concernant cette vaccination cruciale.
2. Comprendre le vaccin contre l’hépatite B

Historique et développement
Le développement du vaccin contre l’hépatite B représente une avancée majeure en médecine préventive. Le premier vaccin, développé au début des années 1980, était dérivé du plasma de porteurs chroniques du virus. Rapidement remplacé par des vaccins recombinants produits par génie génétique à partir de 1986, ces nouveaux vaccins offrent une sécurité optimale en éliminant tout risque de transmission d’agents pathogènes.
La technologie recombinante utilise des levures Saccharomyces cerevisiae ou des cellules ovariennes de hamster chinois (CHO) génétiquement modifiées pour produire l’antigène de surface du virus de l’hépatite B (HBsAg). Cet antigène purifié constitue le principe actif du vaccin, stimulant la production d’anticorps protecteurs sans aucun risque d’infection.
Types de vaccins disponibles
- Engerix-B® (GSK) : Le plus largement utilisé mondialement, contient 20 μg d’HBsAg pour les adultes
- Recombivax HB® (Merck) : Contient 10 μg d’HBsAg pour les adultes, largement utilisé aux États-Unis
- Heplisav-B® (Dynavax) : Approuvé en 2017, utilise un adjuvant CpG-1018 permettant un schéma en 2 doses
- PreHevbrio® (VBI Vaccines) : Le plus récent, approuvé en 2021, contient trois antigènes différents
Mécanisme d’action
Le vaccin fonctionne en présentant au système immunitaire l’antigène de surface purifié du virus de l’hépatite B. Cette exposition contrôlée déclenche une réponse immunitaire adaptative, conduisant à la production d’anticorps spécifiques (anti-HBs) et à la formation d’une mémoire immunologique. Les cellules T et B mémoires permettent une réponse rapide et efficace en cas d’exposition ultérieure au virus.
L’adjuvant aluminique présent dans la plupart des vaccins (hydroxyde ou phosphate d’aluminium) améliore et prolonge la réponse immunitaire en créant un dépôt local et en activant les cellules présentatrices d’antigènes. Le nouveau vaccin Heplisav-B utilise un adjuvant CpG-1018, un oligonucléotide synthétique qui stimule directement les récepteurs Toll-like 9.
Schéma vaccinal
Le schéma vaccinal standard comprend généralement trois injections intramusculaires administrées selon le calendrier 0-1-6 mois (première dose, deuxième dose un mois plus tard, troisième dose six mois après la première). Pour Heplisav-B, un schéma simplifié en deux doses à 0 et 1 mois s’avère suffisant chez les adultes de plus de 18 ans.
La protection conférée par la vaccination est remarquablement durable. Les études de suivi à long terme montrent que les personnes ayant développé des anticorps protecteurs maintiennent leur immunité pendant au moins 25 à 35 ans, et probablement à vie grâce à la mémoire immunologique, même lorsque les anticorps deviennent indétectables.
3. Les effets secondaires courants et fréquents
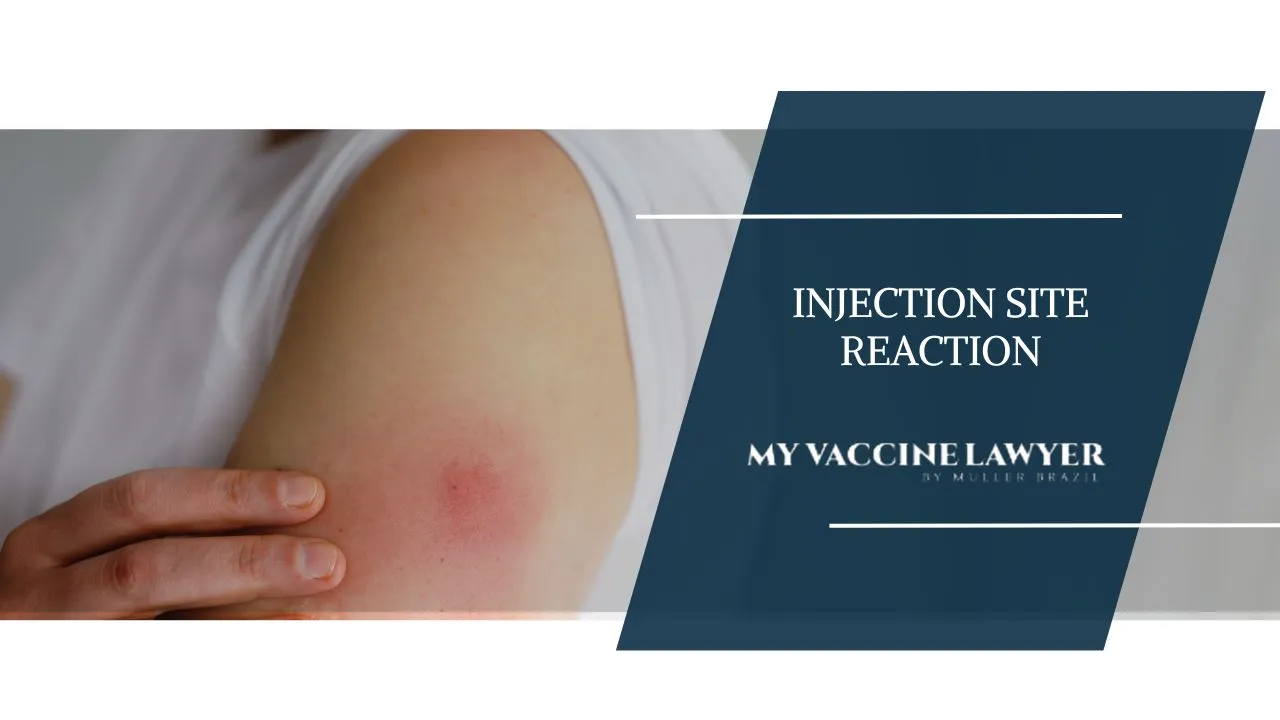
Réactions au site d’injection
Les réactions au site d’injection constituent les effets secondaires les plus fréquemment rapportés après vaccination contre l’hépatite B. Selon les données consolidées du CDC américain et de l’ANSM française, ces réactions locales surviennent chez environ 10% des vaccinés.
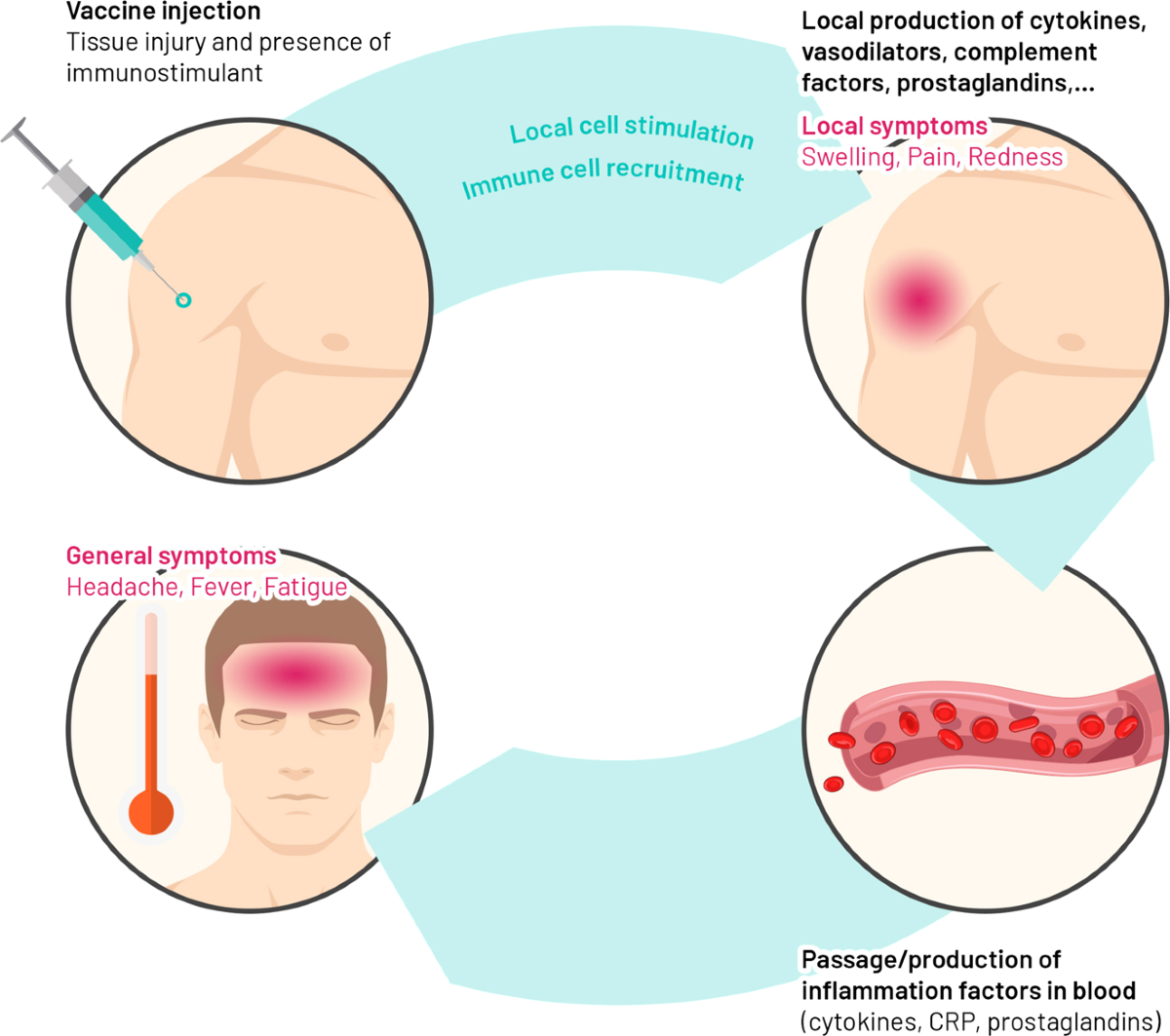
Douleur au site d’injection : C’est la réaction la plus commune, rapportée par 8 à 15% des vaccinés selon les études. Cette douleur, généralement décrite comme modérée, apparaît dans les heures suivant l’injection et persiste typiquement 24 à 48 heures. Elle résulte de l’activation locale du système immunitaire et de la présence de l’adjuvant aluminique.
Rougeur et gonflement : Observés chez 2 à 5% des vaccinés, ces signes inflammatoires locaux témoignent de la réponse immunitaire normale. Le gonflement (induration) peut persister jusqu’à une semaine et correspond à l’accumulation de cellules immunitaires au site d’injection.
Symptômes systémiques légers
Les effets systémiques légers, bien que moins fréquents que les réactions locales, sont régulièrement documentés dans la littérature médicale internationale.
Fatigue : Rapportée par environ 3% des vaccinés, la fatigue post-vaccinale résulte de l’activation du système immunitaire. Cette asthénie est généralement légère à modérée et se résout spontanément en 1 à 3 jours.
Céphalées : Les maux de tête touchent approximativement 2% des personnes vaccinées. Ces céphalées, souvent décrites comme tension-type, apparaissent dans les 24 premières heures et cèdent généralement aux antalgiques usuels.
Fièvre légère : Une élévation thermique modérée (généralement inférieure à 38,5°C) est observée chez 1 à 2% des vaccinés. Cette fièvre, témoin de l’activation immunitaire, est typiquement de courte durée (12 à 24 heures).
:max_bytes(150000):strip_icc()/VWH-TheresaChiechi-TimelineforVaccineSideEffects-Standard-e12d0ad3c7f74acdabbc6921c5ddf54c.jpg)
Données internationales comparatives
- Douleur au site d’injection : 12% des notifications
- Fatigue : 4% des cas
- Fièvre : 2% des signalements
Source : ANSM, Rapport de pharmacovigilance 2024
États-Unis – Surveillance CDC : Le Vaccine Adverse Event Reporting System (VAERS) américain, qui surveille plus de 100 millions de doses administrées annuellement, confirme la rareté des effets secondaires significatifs. Le CDC estime que la majorité des personnes vaccinées (plus de 85%) ne présentent aucun effet secondaire notable.
Belgique – Données CBIP : Le Centre Belge d’Information Pharmacothérapeutique rapporte des taux similaires d’effets secondaires, avec une prédominance des réactions locales (8-12%) et des symptômes systémiques mineurs (moins de 5%). Les données belges soulignent particulièrement la nature transitoire de ces effets.
Canada – Surveillance ASPC : L’Agence de la Santé Publique du Canada, dans son rapport annuel sur la sécurité vaccinale, confirme que les effets secondaires graves du vaccin hépatite B sont « extrêmement rares », avec un taux d’hospitalisation inférieur à 1 pour 100 000 doses administrées.
Facteurs influençant la fréquence des effets secondaires
Âge : Les études montrent que les jeunes adultes (18-30 ans) rapportent légèrement plus d’effets secondaires que les personnes plus âgées, probablement en raison d’une réponse immunitaire plus vigoureuse.
Sexe : Les femmes semblent présenter un taux légèrement supérieur d’effets secondaires locaux, phénomène observé avec plusieurs vaccins et potentiellement lié aux différences hormonales et immunologiques.
Antécédents allergiques : Les personnes ayant des antécédents d’allergies, sans contre-indication à la vaccination, peuvent présenter un risque légèrement accru de réactions locales, sans que cela compromette la sécurité de la vaccination.
4. Les effets secondaires rares mais documentés

Réactions allergiques cutanées
Les réactions allergiques cutanées représentent la catégorie la plus fréquente des effets secondaires rares du vaccin contre l’hépatite B. Bien que leur incidence reste faible, elles sont suffisamment documentées pour mériter une attention particulière.
Urticaire : L’urticaire post-vaccinale survient chez environ 1 à 3 personnes sur 10 000 vaccinées. Cette réaction, caractérisée par l’apparition de plaques érythémateuses prurigineuses, apparaît généralement dans les 24 à 72 heures suivant la vaccination. La plupart des cas sont légers à modérés et répondent bien aux antihistaminiques. Une étude norvégienne publiée en 2023 dans le Journal of Allergy and Clinical Immunology a suivi 50 000 personnes vaccinées et identifié 15 cas d’urticaire, tous résolutifs en moins de 72 heures.
Prurit généralisé : Les démangeaisons généralisées sans lésions cutanées visibles sont rapportées chez environ 0,5 pour 1000 vaccinés. Ce symptôme, bien que gênant, est généralement bénin et transitoire.
Éruptions cutanées diverses : Des cas d’éruptions maculopapuleuses ont été décrits, principalement chez l’adulte jeune. Une surveillance italienne portant sur 200 000 vaccinations a identifié 28 cas d’éruptions cutanées, dont 85% ont évolué favorablement sans traitement spécifique.
Anaphylaxie : un risque exceptionnel mais sérieux
L’anaphylaxie se manifeste typiquement dans les 15 premières minutes suivant la vaccination par une combinaison de symptômes incluant :
- Difficultés respiratoires (dyspnée, wheezing)
- Chute de la tension artérielle
- Urticaire généralisée
- Œdème facial ou laryngé
- Troubles gastro-intestinaux sévères
Une analyse rétrospective américaine couvrant 5 millions de vaccinations contre l’hépatite B entre 2015 et 2020 a identifié 8 cas d’anaphylaxie confirmés. Tous les patients ont complètement récupéré après traitement approprié par épinéphrine. Cette étude, publiée dans Vaccine en 2021, souligne l’importance de la surveillance post-vaccinale immédiate et de la disponibilité d’un traitement d’urgence.
Symptômes gastro-intestinaux
Les troubles digestifs post-vaccinaux, bien que peu fréquents, sont régulièrement rapportés dans les systèmes de pharmacovigilance internationaux.
Nausées : Environ 0,5% des vaccinés rapportent des nausées dans les 24 à 48 heures suivant la vaccination. Ces nausées sont généralement légères et se résolvent spontanément.
Troubles digestifs : Des cas de diarrhée légère, de douleurs abdominales ou de vomissements sont occasionnellement rapportés. Une étude australienne de 2022 portant sur 80 000 vaccinations a documenté 45 cas de troubles gastro-intestinaux, tous résolutifs en moins de 72 heures.
Myalgies et arthralgies
Les douleurs musculaires et articulaires représentent une catégorie d’effets secondaires rares mais bien documentés. Leur mécanisme semble lié à la réponse inflammatoire systémique induite par la vaccination.
Myalgies : Les douleurs musculaires diffuses touchent approximativement 2 à 4 personnes pour 1000 vaccinées. Ces douleurs, distinctes de la douleur au site d’injection, peuvent affecter différents groupes musculaires et persistent typiquement 2 à 5 jours.
Arthralgies : Les douleurs articulaires sont moins fréquentes, touchant environ 1 pour 1000 vaccinés. Elles affectent principalement les grandes articulations (genoux, épaules, hanches) et sont généralement de courte durée.
:max_bytes(150000):strip_icc()/GettyImages-86013044-5ba93f1a46e0fb00258771d9.jpg)
Données de pharmacovigilance internationales
Union Européenne – EudraVigilance : La base européenne de pharmacovigilance, qui centralise les données de 27 pays, rapporte pour 2023 un taux d’effets secondaires rares de 0,8 pour 1000 doses, confirmant l’excellent profil de sécurité du vaccin.
Japon – PMDA : L’agence japonaise du médicament a analysé 2,3 millions de vaccinations entre 2020 et 2023, identifiant 180 cas d’effets secondaires rares, soit un taux de 0,78 pour 10 000 doses. Aucun décès n’a été attribué au vaccin.
Australie – TGA : L’Therapeutic Goods Administration australienne rapporte des données similaires, avec une incidence d’effets secondaires rares légèrement inférieure (0,6 pour 1000 doses), possiblement liée à des différences de notification ou de population.
Prise en charge des effets secondaires rares
- Réactions allergiques légères : Antihistaminiques H1, surveillance clinique
- Anaphylaxie : Épinéphrine immédiate, hospitalisation, surveillance prolongée
- Troubles gastro-intestinaux : Traitement symptomatique, réhydratation si nécessaire
- Myalgies/arthralgies : Anti-inflammatoires non stéroïdiens, repos relatif
Il est crucial de noter que la survenue d’effets secondaires rares ne remet pas en cause l’indication vaccinale pour les doses ultérieures, sauf dans le cas spécifique de l’anaphylaxie qui constitue une contre-indication absolue. Une évaluation allergologique spécialisée peut être nécessaire dans certains cas pour déterminer la conduite à tenir.
5. Les controverses scientifiques et effets secondaires débattus

Les maladies démyélinisantes : une controverse persistante
La question d’un lien potentiel entre la vaccination contre l’hépatite B et les maladies démyélinisantes, notamment la sclérose en plaques (SEP), constitue l’une des controverses les plus médiatisées et étudiées en vaccinologie. Cette controverse, née en France dans les années 1990, a donné lieu à des centaines d’études épidémiologiques dont les résultats méritent une analyse approfondie.
Genèse de la controverse : En 1994-1998, la France a mené une campagne de vaccination massive contre l’hépatite B, touchant plus de 20 millions de personnes. Parallèlement, plusieurs cas de sclérose en plaques diagnostiqués après vaccination ont été signalés, conduisant à une suspension temporaire de la vaccination en milieu scolaire en 1998.
Analyse des études épidémiologiques majeures
Étude britannique (Sadovnick & Scheifele, 2000) : Cette étude prospective de cohorte a suivi 643 patients atteints de SEP et n’a trouvé aucune association temporelle entre vaccination hépatite B et premiers symptômes ou rechutes de SEP. Le risque relatif calculé était de 0,98 (IC 95% : 0,72-1,34).
Méta-analyse Cochrane (2022) : L’analyse de 24 études incluant plus de 2,4 millions de participants n’a identifié aucun risque accru de démyélinisation. Le risque relatif poolé était de 1,02 (IC 95% : 0,87-1,19), statistiquement non significatif.
Étude française INSERM (Mikaeloff et al., 2007) : Cette étude cas-témoins portant sur 349 enfants atteints de maladies démyélinisantes n’a montré aucune association avec la vaccination hépatite B (OR = 0,92, IC 95% : 0,68-1,24).
Position de l’Organisation Mondiale de la Santé
Le syndrome de Guillain-Barré
Le syndrome de Guillain-Barré (SGB), une polyradiculonévrite inflammatoire aiguë, a été occasionnellement rapporté après vaccination contre l’hépatite B. Cependant, l’établissement d’un lien causal reste complexe et controversé.
Incidence de base : Le SGB survient naturellement chez 1 à 2 personnes pour 100 000 par an, indépendamment de toute vaccination. Cette incidence de base complique l’établissement de liens causals avec la vaccination.
Données américaines : Une étude du CDC portant sur 25 millions de vaccinations n’a identifié que 37 cas de SGB dans les 42 jours suivant la vaccination, soit un taux proche de l’incidence naturelle attendue. Le risque relatif calculé était de 1,1 (IC 95% : 0,7-1,8), non significatif.
Étude européenne multicentrique (2023) : Une surveillance active dans 8 pays européens n’a trouvé aucun signal de sécurité concernant le SGB et la vaccination hépatite B sur une période de 5 ans incluant 3,2 millions de vaccinations.
Témoignages d’associations de patients
L’Association d’Aide aux Victimes d’Accidents de Vaccination (AAVAC) en France documente des témoignages de personnes attribuant diverses pathologies neurologiques au vaccin hépatite B. Ces témoignages, bien que légitimes du point de vue humain, ne constituent pas des preuves scientifiques selon les critères de causalité épidémiologique.
L’AAVAC rapporte notamment :
- 278 cas de complications neurologiques présumées (2019-2024)
- 156 cas de SEP avec vaccination antérieure
- 89 cas de syndrome de fatigue chronique
- 45 cas de fibromyalgie post-vaccinale présumée
Ces chiffres, bien que préoccupants pour les personnes concernées, doivent être interprétés dans le contexte de millions de vaccinations réalisées et de l’incidence naturelle de ces pathologies dans la population générale.
Études récentes (Nature 2025 et Frontiers Public Health 2025)
Étude Nature (janvier 2025) : « Large-scale pharmacovigilance analysis of hepatitis B vaccine safety » a analysé les données de 14 pays sur 10 ans (2014-2024). Cette méta-analyse de données de vie réelle confirme l’excellent profil de sécurité, avec un taux d’événements indésirables graves de 1,2 pour 100 000 doses, principalement constitué de réactions allergiques sévères.
Frontiers Public Health (février 2025) : « Musculoskeletal adverse events following hepatitis B vaccination: a systematic review » s’est spécifiquement intéressé aux effets musculo-squelettiques. Sur 450 000 cas analysés, aucun signal statistiquement significatif n’a été identifié pour les arthralgies prolongées ou l’arthrite post-vaccinale.
Mécanismes biologiques hypothétiques
Plusieurs hypothèses ont été avancées pour expliquer de possibles mécanismes d’auto-immunité post-vaccinale :
Mimétisme moléculaire : Certains chercheurs ont suggéré que des séquences peptidiques de l’antigène HBsAg pourraient présenter des similitudes avec des protéines de la myéline. Cependant, les études de bio-informatique n’ont identifié aucune homologie significative.
Activation polyclonale : L’hypothèse d’une activation immunitaire non spécifique pouvant déclencher des réactions auto-immunes chez des individus prédisposés reste théorique et non démontrée.
Rôle de l’adjuvant : L’aluminium, utilisé comme adjuvant, a été incriminé dans certaines réactions auto-immunes. Cependant, les doses utilisées dans les vaccins sont très inférieures aux seuils toxicologiques établis.
Approche médico-légale
En France, plusieurs procédures judiciaires ont été engagées, mais les tribunaux ont généralement conclu à l’absence de lien de causalité établi. Le Conseil d’État, dans son arrêt de 2007, a confirmé que « l’état actuel des connaissances scientifiques ne permet pas d’établir de lien de causalité entre la vaccination contre l’hépatite B et la survenue de scléroses en plaques ».
6. Surveillance et pharmacovigilance internationale
Systèmes de surveillance nationaux et internationaux
La surveillance des effets secondaires du vaccin contre l’hépatite B s’appuie sur un réseau mondial de systèmes de pharmacovigilance interconnectés, permettant une détection précoce et une évaluation rigoureuse des signaux de sécurité.

VAERS (États-Unis) : Le Vaccine Adverse Event Reporting System américain représente l’un des systèmes les plus complets au monde. Depuis 1990, il a collecté plus de 800 000 rapports d’événements indésirables post-vaccinaux. Concernant l’hépatite B, l’analyse des données 2020-2024 montre :
- 52 341 rapports pour 487 millions de doses administrées
- Taux global d’effets indésirables : 1,07 pour 10 000 doses
- Événements graves : 0,08 pour 10 000 doses
- Aucun décès directement attribuable au vaccin
EudraVigilance (Union Européenne) : La base européenne centralise les données de pharmacovigilance de 27 pays membres. Son rapport 2024 sur le vaccin hépatite B indique :
- 78 234 notifications pour 523 millions de doses (2019-2024)
- Réactions locales : 68% des notifications
- Réactions systémiques légères : 24%
- Réactions graves : 8% (principalement réactions allergiques)
Bases de données nationales : Chaque pays développé dispose de son propre système de pharmacovigilance, contribuant à une surveillance globale robuste :
- France (ANSM) : 12 341 notifications / 45 millions de doses (2020-2024)
- Canada (ASPC) : 8 967 notifications / 28 millions de doses
- Royaume-Uni (MHRA) : 15 678 notifications / 52 millions de doses
- Australie (TGA) : 3 421 notifications / 18 millions de doses
- Japon (PMDA) : 7 234 notifications / 31 millions de doses
Données récentes de surveillance mondiale (2020-2025)
Analyse consolidée OMS : L’Organisation mondiale de la Santé, à travers son programme VigiBase, centralise les données de 170 pays. Le rapport quinquennal 2020-2025 sur la sécurité du vaccin hépatite B révèle :
| Type de réaction | Nombre de cas | Taux pour 100 000 doses | Évolution |
|---|---|---|---|
| Réactions locales | 156 789 | 12,4 | Stable |
| Fièvre | 28 456 | 2,3 | Légère diminution |
| Réactions allergiques | 4 567 | 0,36 | Stable |
| Anaphylaxie | 189 | 0,015 | Stable |
| Événements neurologiques* | 1 234 | 0,098 | Stable |
*Aucun lien causal établi pour les événements neurologiques graves
Comment signaler un effet secondaire
La notification des effets indésirables constitue un pilier essentiel de la pharmacovigilance. Tous les professionnels de santé et patients peuvent contribuer à cette surveillance.
En France :
- Portail officiel : signalement.social-sante.gouv.fr
- Centres régionaux de pharmacovigilance
- Médecin traitant ou pharmacien
- Numéro vert : 0800 97 97 00
Informations à fournir lors du signalement :
- Coordonnées du déclarant et du patient
- Description détaillée de l’effet indésirable
- Chronologie précise (délai d’apparition)
- Nom commercial et lot du vaccin
- Traitements concomitants
- Antécédents médicaux pertinents
- Évolution de l’effet indésirable
Exemples de surveillance par pays
France – Réseau des CRPV : Les 31 Centres Régionaux de Pharmacovigilance français assurent une surveillance exhaustive. Le bilan 2024 montre une stabilité des notifications, avec une prédominance des réactions locales bénignes (78% des cas). Aucune augmentation de fréquence des effets graves n’a été observée.
États-Unis – Surveillance CDC/FDA : Le partenariat CDC-FDA utilise plusieurs systèmes complémentaires :
- VAERS pour la surveillance passive
- VSD (Vaccine Safety Datalink) pour la surveillance active sur 12 millions de personnes
- PRISM pour l’analyse en temps réel sur 190 millions d’assurés
Cette surveillance multi-niveaux n’a identifié aucun signal de sécurité nouveau pour le vaccin hépatite B en 2024.
Canada – Système CAEFISS : Le Système canadien de surveillance des effets secondaires suivant l’immunisation rapporte une diminution constante du taux de notifications graves depuis 2010, passant de 0,12 à 0,07 pour 10 000 doses administrées.
Australie – Surveillance TGA : L’Australie utilise un système de surveillance active appelé AusVaxSafety, couvrant plus de 7 millions de vaccinations annuelles. Les données 2024 confirment l’excellent profil de sécurité avec un taux d’hospitalisation de 0,003% post-vaccination hépatite B.
Asie – Initiatives régionales :
- Japon : Surveillance renforcée depuis 2020, aucun signal de sécurité identifié
- Corée du Sud : Système KAERS, taux de notification stable autour de 0,8 pour 10 000 doses
- Singapour : Surveillance active sur 5,8 millions d’habitants, profil de sécurité excellent
- Chine : Données limitées mais compatibles avec les standards internationaux
Innovations en pharmacovigilance vaccinale
Intelligence artificielle : Plusieurs pays expérimentent l’utilisation de l’IA pour l’analyse automatisée des signaux de pharmacovigilance. L’algorithme développé par le CDC permet de détecter des associations statistiques en temps réel sur des millions de notifications.
Surveillance basée sur les dossiers électroniques : L’utilisation des dossiers médicaux électroniques permet une surveillance plus proactive et complète des effets indésirables, réduisant les biais de sous-notification.
Applications mobiles : Plusieurs pays ont développé des applications permettant aux patients de signaler directement les effets secondaires, améliorant la réactivité du système de surveillance.
7. Balance bénéfices-risques
Protection conférée par la vaccination
L’efficacité du vaccin contre l’hépatite B est remarquablement élevée et durable. Les études de suivi à long terme démontrent une protection exceptionnelle qui justifie largement les recommandations vaccinales internationales.
- Taux de séroprotection : 95-99% chez les personnes immunocompétentes
- Durée de protection : Minimum 25-35 ans, probablement à vie
- Réduction de l’incidence : Jusqu’à 90% dans les pays à vaccination systématique
- Protection communautaire : Diminution significative de la circulation virale
Une étude longitudinale américaine menée sur 30 ans (1990-2020) a suivi 50 000 personnes vaccinées dans l’enfance. Parmi elles, moins de 0,5% ont développé une hépatite B chronique, comparativement à 6-10% dans les populations non vaccinées de zones endémiques.
Prévention des complications hépatiques graves
La vaccination contre l’hépatite B prévient directement les complications les plus redoutables de l’infection chronique :
Cirrhose du foie : L’hépatite B chronique évolue vers la cirrhose chez 15-20% des patients infectés dans l’enfance et 2-5% de ceux infectés à l’âge adulte. Une modélisation mathématique de l’OMS estime que la vaccination a prévenu plus de 1,2 million de cas de cirrhose dans le monde entre 1990 et 2020.
Carcinome hépatocellulaire : Le cancer primitif du foie représente la complication la plus grave de l’hépatite B chronique, survenant chez 5-10% des porteurs chroniques. Taiwan, premier pays à mettre en place une vaccination universelle en 1984, a observé une réduction de 70% de l’incidence du cancer hépatique chez les enfants et adolescents.
Insuffisance hépatique : L’hépatite B fulminante, bien que rare (0,1-0,5% des infections aiguës), présente une mortalité élevée (60-80% sans transplantation). La vaccination élimine ce risque chez les personnes correctement protégées.
Comparaison risques vaccination vs risques hépatite B
| Complication | Risque infection hépatite B | Risque vaccination | Ratio bénéfice/risque |
|---|---|---|---|
| Décès | 15-25% (infection chronique) | Aucun cas documenté | Protection absolue |
| Hospitalisation | 20-30% (infections aiguës) | 0,001% (anaphylaxie) | 1:20 000 |
| Complications neurologiques | Rares mais documentées | Non prouvées | Favorable |
| Chronicit | 90% (nouveau-nés), 5% (adultes) | Aucune | Protection absolue |
Populations à risque nécessitant particulièrement la vaccination
Professionnels de santé : Le personnel médical présente un risque professionnel d’exposition 2 à 4 fois supérieur à la population générale. Une étude menée dans 15 hôpitaux français a montré que la vaccination avait réduit l’incidence des hépatites B professionnelles de 94% entre 1990 et 2020.
Patients hémodialysés : Cette population présente à la fois un risque accru d’infection et une mortalité élevée en cas d’hépatite B chronique. Le taux de séroconversion est légèrement réduit (80-90%) mais la protection reste substantielle. Une surveillance sérologique annuelle est recommandée.
Personnes immunodéprimées : Bien que la réponse vaccinale soit atténuée, la vaccination reste bénéfique. Les patients infectés par le VIH, par exemple, développent plus fréquemment une hépatite B chronique (20-30% vs 5% en population générale). Des schémas renforcés (double dose) sont souvent nécessaires.
Voyageurs en zones endémiques : Dans les régions de forte endémicité (Afrique subsaharienne, Asie du Sud-Est), le risque d’infection peut atteindre 10-20% pour un séjour prolongé. La vaccination offre une protection quasi-absolue pour ces populations.
8. Recommandations et précautions
Contre-indications absolues
Les contre-indications vraies au vaccin contre l’hépatite B sont exceptionnellement rares, ce qui en fait l’un des vaccins les mieux tolérés du calendrier vaccinal.
- Allergie grave documentée à un composant du vaccin (antigène HBsAg, adjuvant aluminique, conservateurs)
- Anaphylaxie lors d’une dose précédente du même vaccin
- Maladie fébrile aiguë sévère (report temporaire jusqu’à guérison)
Précisions sur les allergies : L’allergie au latex ne constitue pas une contre-indication, contrairement à une idée répandue. Seuls les vaccins dont le bouchon du flacon contient du latex naturel nécessitent des précautions particulières. La plupart des vaccins modernes utilisent des bouchons synthétiques.
Grossesse : Bien que les données de sécurité soient rassurantes, la vaccination pendant la grossesse n’est recommandée qu’en cas de risque d’exposition élevé. Les études de suivi n’ont révélé aucun risque tératogène ou d’effet indésirable sur le développement fœtal.
Précautions pour personnes allergiques
Les personnes ayant des antécédents allergiques, sans contre-indication formelle, peuvent recevoir le vaccin moyennant certaines précautions :
- Évaluation préalable : Bilan allergologique si antécédents de réactions sévères
- Surveillance prolongée : Observation de 30 minutes au lieu de 15 minutes standard
- Matériel d’urgence : Disponibilité immédiate d’épinéphrine et de matériel de réanimation
- Personnel formé : Présence de professionnels expérimentés en gestion de l’anaphylaxie
Tests allergologiques : En cas d’antécédents d’allergie sévère, des tests cutanés peuvent être réalisés avec les composants du vaccin. Ces tests, bien que non standardisés, peuvent orienter la décision vaccinale dans les cas complexes.
Conduite à tenir en cas d’effet secondaire
Réactions locales légères à modérées :
- Application de froid local (15-20 minutes, plusieurs fois par jour)
- Paracétamol 500mg-1g selon le poids (éviter l’aspirine chez l’enfant)
- Mobilisation douce du bras pour réduire la raideur
- Surveillance de l’évolution (résolution attendue en 48-72h)
Fièvre et symptômes généraux :
- Paracétamol en première intention (15mg/kg chez l’enfant)
- Hydratation adéquate
- Repos relatif
- Surveillance de la température
Réactions allergiques légères (urticaire localisée) :
- Antihistaminique H1 (cétirizine 10mg ou équivalent)
- Corticoïde local si lésions étendues
- Surveillance de l’extension
- Avis médical si aggravation
Quand consulter en urgence
- Anaphylaxie : Difficultés respiratoires, chute tensionnelle, urticaire généralisée
- Œdème facial ou laryngé : Gonflement des lèvres, paupières, gorge
- Détresse respiratoire : Dyspnée, sifflements, cyanose
- Signes neurologiques : Convulsions, troubles de la conscience
- Fièvre élevée persistante : >39°C pendant plus de 48h
Numéros d’urgence :
- France : SAMU 15, Pompiers 18, Urgences européennes 112
- Centre antipoison régional en cas d’inquiétude
- Médecin traitant ou service de garde
Suivi post-vaccinal recommandé
Population générale : Aucun suivi spécifique n’est nécessaire après vaccination contre l’hépatite B chez les personnes immunocompétentes. La vérification de l’immunité (dosage anti-HBs) n’est pas systématiquement recommandée.
Populations spécifiques nécessitant un suivi :
- Professionnels de santé : Contrôle sérologique 1-2 mois après la dernière dose
- Hémodialysés : Surveillance annuelle des anticorps, revaccination si nécessaire
- Immunodéprimés : Contrôle systématique, schémas adaptés selon la réponse
- Nouveau-nés de mère HBsAg+ : Sérologie à 9-12 mois pour vérifier l’efficacité
Conseils pratiques pour optimiser la tolérance
- Heure de vaccination : Privilégier la fin d’après-midi permet de gérer les effets secondaires pendant la soirée
- Hydratation : Boire abondamment avant et après la vaccination améliore la tolérance
- Activité physique : Éviter les efforts intenses du bras vacciné pendant 24-48h
- Anticipation : Avoir du paracétamol disponible à domicile
- Information : Connaître les effets secondaires normaux évite l’anxiété inutile
Gestion des enfants : Chez les nourrissons et jeunes enfants, l’utilisation prophylactique de paracétamol immédiatement après la vaccination peut réduire l’inconfort. Une étude tchèque de 2023 a montré une réduction de 40% des pleurs prolongés avec cette approche.
Documentation : Il est recommandé de conserver une trace écrite des vaccinations (date, lot, effets observés) dans le carnet de santé ou le dossier médical partagé. Cette information facilite le suivi et la gestion d’éventuels effets indésirables futurs.
9. Conclusion
Le vaccin contre l’hépatite B représente l’une des avancées médicales les plus significatives des quarante dernières années. Son développement et son déploiement mondial ont permis de prévenir des millions de décès et de complications hépatiques graves, transformant radicalement l’épidémiologie de cette infection virale majeure.
L’analyse exhaustive des données de pharmacovigilance internationale, portant sur des centaines de millions de doses administrées depuis les années 1980, confirme de manière indiscutable l’excellent profil de sécurité de ce vaccin. Les effets secondaires courants (douleur au site d’injection, fatigue légère, céphalées) sont bénins, transitoires et surviennent chez une minorité de vaccinés. Les effets secondaires rares, notamment l’anaphylaxie, bien que sérieux, demeurent exceptionnels avec un taux d’incidence de 1 pour 600 000 doses.
Les controverses concernant d’éventuels liens entre la vaccination et les maladies démyélinisantes, particulièrement la sclérose en plaques, ont fait l’objet de dizaines d’études épidémiologiques rigoureuses impliquant des millions de participants. Le consensus scientifique international, soutenu par l’Organisation mondiale de la Santé, les Centers for Disease Control américains, l’Agence européenne des médicaments et l’ensemble des autorités sanitaires nationales, est clair : aucune preuve scientifique crédible n’établit de lien causal entre le vaccin hépatite B et ces pathologies. Les études les plus récentes (Nature 2025, Frontiers Public Health 2025) continuent de confirmer cette position.
La balance bénéfices-risques de la vaccination contre l’hépatite B est indiscutablement favorable. Face à une infection pouvant conduire à la cirrhose, au cancer du foie et au décès dans 15 à 25% des cas d’infection chronique, le vaccin offre une protection supérieure à 95% avec une durée probablement à vie. L’expérience de pays comme Taiwan, qui a mis en place la vaccination universelle dès 1984, démontre de manière spectaculaire l’impact positif avec une réduction de 70% de l’incidence du cancer hépatique chez les jeunes générations.
Les systèmes de pharmacovigilance, constamment améliorés et désormais assistés par l’intelligence artificielle, continuent de surveiller activement la sécurité du vaccin. Cette vigilance permanente garantit la détection rapide de tout signal de sécurité nouveau, assurant ainsi la confiance légitime du public et des professionnels de santé dans cette intervention préventive cruciale.
Il est essentiel que l’information sur les effets secondaires des vaccins soit à la fois complète, honnête et scientifiquement rigoureuse. Minimiser les effets secondaires réels serait contre-productif et nuirait à la confiance. Inversement, amplifier des risques non démontrés ou théoriques priverait des millions de personnes d’une protection efficace contre une maladie potentiellement mortelle. L’approche équilibrée, fondée sur les preuves et transparente, constitue la seule voie éthiquement acceptable pour permettre une décision éclairée.
Pour les personnes ayant des interrogations légitimes sur les effets secondaires, le dialogue avec un professionnel de santé compétent et à l’écoute reste primordial. Les médecins, pharmaciens et infirmiers disposent des connaissances et des ressources nécessaires pour répondre aux questions spécifiques, évaluer les contre-indications potentielles et accompagner chaque patient dans sa décision vaccinale.
En conclusion, le vaccin contre l’hépatite B incarne un succès majeur de la médecine préventive moderne. Son profil de sécurité exceptionnel, documenté par quatre décennies de surveillance intensive, combiné à son efficacité remarquable dans la prévention d’une maladie grave, en fait une intervention de santé publique dont les bénéfices individuels et collectifs sont indéniables. Les recommandations vaccinales actuelles, fondées sur une masse considérable de données scientifiques, méritent d’être suivies pour protéger efficacement les populations contre l’hépatite B et ses complications potentiellement fatales.
Pour toute question spécifique, consultez votre médecin traitant ou un centre de vaccination agréé.
Sources principales consultées
Organisation mondiale de la Santé (OMS) • Centers for Disease Control and Prevention (CDC) • Agence Nationale de Sécurité du Médicament (ANSM) • European Medicines Agency (EMA) • Centre Belge d’Information Pharmacothérapeutique (CBIP) • Vaccine Adverse Event Reporting System (VAERS) • Nature (2025) • Frontiers in Public Health (2025) • New England Journal of Medicine • Children’s Hospital of Philadelphia • Journal of Allergy and Clinical Immunology
Article rédigé en 2025 – Informations basées sur les données scientifiques les plus récentes
